Hornhauttransplantation
Verschiedene Hornhauterkrankungen können eine Hornhauttransplantation erforderlich machen. Je nach erkrankter Schicht der Hornhaut kann diese gezielt durch eine lamelläre Transplantation therapiert werden. Ist die gesamte Hornhautdicke betroffen, muss eine durchgreifende Hornhautübertragung durchgeführt werden.
Wir werden Ihnen im Folgenden die verschiedenen Möglichkeiten der Transplantation aufzeigen.
Warum ist eine Hornhauttransplantation notwendig?
Verliert die Hornhaut ihre Klarheit, gelangt nicht mehr ausreichend Licht in das Auge. Die Folge ist eine Verschlechterung des Sehvermögens. Ist die Hornhaut einmal trüb, bildet sich das in der Regel nicht zurück. Veränderungen der innersten Zellschicht der Hornhaut können das Kontrastsehen stark beeinträchtigen und zu Blendung und Sehverschlechterung führen. Auch Hornhautnarben oder irreguläre Verkrümmungen können das Sehen stark beeinträchtigen. Eine Hornhauttransplantation kann den betroffenen Patienten das Augenlicht zurückgeben.
Welches Transplantationsverfahren ist sinnvoll?
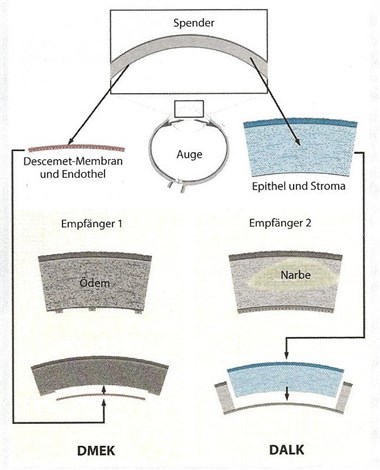
Abhängig von der betroffenen Schicht der Hornhaut kommen verschiedene Transplantationstechniken zum Einsatz. Die häufigste Hornhauterkrankung ist eine Veränderung an der Hornhautinnenseite, dem Endothel, wie in Abbildung 1 dargestellt.
Die knopfartigen Vorwölbungen an der Hornhautrückfläche führen zu Störungen und Verlust der Endothelzellen und hiermit deutlichen Seheinschränkungen mit Reduzierung des Kontrastsehens, Unschärfe und letztlich auch zur Hornhautschwellung und -eintrübung.
 Abbildung 1: Fuchs`sche Endotheldystrophie
Die Endothelzellschicht kann isoliert durch ein
lamelläres Transplantationsverfahren
(DMEK = Descemet Membrane Endothelial
Keratoplasty) ersetzt werden.
|
 Figur 1
Hierbei wird wie in Figur 1 dargestellt, die innerste Zellschicht mit der dazugehörigen Descemet-Membran von der Spenderhornhaut abpräpariert und dem Patienten/der Patientin
nach Entfernung der erkrankten Zellschicht transplantiert.
|
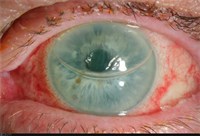 Abbildung 2
Das Transplantat wird mittels Luft-Gaseingabe in die vordere Augenkammer an die Hornhautrückfläche angedrückt und der Patient oder die Patientin muss in der ersten Zeit nach der Operation eine flache Rückenlage einhalten (siehe Abbildung 2).
|
|
Beim Keratokonus (griechisch für Kegelhornhaut) kommt es zu einer kegelartigen Vorwölbung
der Hornhaut mit zunehmender Kurzsichtigkeit und irregulärer Hornhautverkrümmung (Abbildung 3).
In den Anfangsstadien der Erkrankung kann das Sehvermögen durch eine Brille oder durch
speziell angepasste formstabile Kontaktlinsen ausreichend gebessert werden.
In fortgeschrittenen Stadien hilft nur noch eine Hornhauttransplantation.
Da die Erkrankung die mittlere Hornhautschicht, das Stroma, betrifft, kann die Transplantation
in Form einer lamellären Hornhautübertrung (DALK = Deep Anterior Lamellar Keratoplasty, siehe Figur 1)
therapiert werden. Hierbei bleiben die Descemet-Membran und die für die Langlebigkeit des
Transplantates so wichtige Endothelzellschicht erhalten.
|
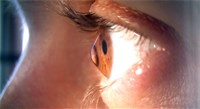 Abbildung 3: Keratokonus
|
|
|
Auch Hornhautnarben, die auf das Stroma beschränkt sind, können mittels DALK therapiert werden (Abbildung 4 und 5).
|
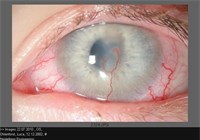 Abbildung 4: vaskularisierte Hornhautnarbe
|
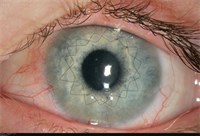 Abbildung 5: Zustand nach DALK
|
|
Bei durchgreifenden Veränderungen der Hornhaut, wie beispielsweise eines perforierten Hornhautulcus (Abbildung 6), muss eine perforierende Keratoplastik erfolgen (Abbildung 7).
Sowohl bei der Technik der DALK als auch der perforierenden Keratoplastik wird die Spenderhornhaut eingenäht. Die Fäden werden in der Regel nach 12-18 Monaten gezogen.
|
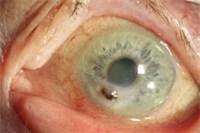 Abbildung 6: perforiertes Hornhautulcus
|
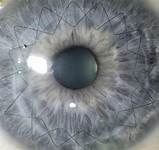 Abbildung 7: Zustand nach perforierender Keratoplastik mit doppelt fortlaufender Kreuzstichnaht
|
|
Bei Zustand nach schwersten Verätzungen oder Verbrennungen kommt es zu einer schweren Schädigung der gesamten Hornhaut und dem Übergang von Bindehaut zu Hornhaut, der Limbusregion. Dies führt zu Gefäßeinwucherungen in die Hornhaut und schweren Eintrübungen. Da eine gewöhnliche perforierende Keratoplastik aufgrund der vielen Blutgefäße keine gute Prognose hat, kann in diesen Fällen den Patienten und Patientinnen durch eine künstliche Hornhaut weitergeholfen werden (Boston-Keratoprothese, Abbildung 8 und 9).
|
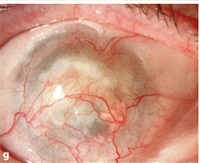 Abbildung 8: Zustand nach Augenverätzung
|
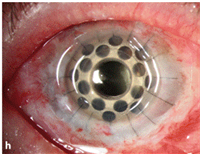 Abbildung 9: Zustand nach Boston-Keratoprothese
|
Alle Formen der Hornhauttransplantation (DMEK, DALK, perforierende Keratoplastik, Boston-Keratoprothese) werden stationär und in der Regel in einer Vollnarkose durchgeführt. Der Aufenthalt beläuft sich auf ca. 5 Tage.
Wie sind die Erfolgsaussichten einer Hornhauttransplantation?
Die Hornhauttransplantation ist die häufigste Verpflanzung eines Gewebes, die Erfolgsrate liegt bei 90 %. Die fremde Hornhaut wird meist jahrzehntelang vertragen. Medikamente, die eine Abstoßung verhindern, müssen nur über einen kurzen Zeitraum eingenommen werden. Weltweit haben über zehntausend Erblindete auf diesem Wege ihr Augenlicht zurückgewonnen. Für einige Patientinnen und Patienten ist es sogar das erste Mal, dass sie sehen können. Das Leben dieser Patienten ändert sich schlagartig: sie sind schmerzfrei, können wieder arbeiten, lesen etc.
Trotz der hohen Erfolgschancen kann es in einigen Fällen zu einer Abstoßung des Transplantates kommen. Dabei wehrt sich der eigene Körper gegen das fremde Gewebe und es kann zu einer Wiedereintrübung der Hornhaut kommen. Wird die Abstoßung rechtzeitig erkannt und behandelt, kann das Transplantat klar erhalten werden. Das Risiko einer Abstoßung ist in den ersten drei Jahren am höchsten, bleibt aber in einem geringen Prozentsatz lebenslang vorhanden.
Leider kann nicht allen, die auf eine Hornhauttransplantation warten, geholfen werden. Es werden in Deutschland jährlich ca. 9.000 Hornhauttransplantationen durchgeführt. Der Bedarf liegt jedoch noch höher. Nur eine größere Bereitschaft zur Hornhautspende unserer Mitmenschen kann diesen Patienten und Patientinnen helfen.
Seite zuletzt aktualisiert am 11.01.2022