Die Basedow / Graves Erkrankung
Dr. med. H. Sabiers, Köln
Die Basedow Struma
anhand einer Nachuntersuchung operierter Patienten mit einer Volumenbestimmung des verbliebenen Schilddrüsenrestes durch dreidimensionale Ultraschalluntersuchung
- Zur Historie:
Carl Adolph von Basedow (1799 -1854)
Robert James Graves (1797 -1853)
- Die endokrine Orbitopathie - Morbus Basedow - wie wir sie heute verstehen
Ursache, Beschwerden, Alters- und Geschlechtsverteilung
Erscheinung und Verlauf
Diagnostik der endokrinen Orbitopathie
Behandlungskonzepte
Untersuchungen vor der Operation
- Ultraschalldiagnostik konventionell
- Ultraschalldiagnostik dreidimensional
- Szintigraphie
- Laryngoskopie Röntgen
- Thorax
- Kernspintomographie oder Computertomographie
- Operation
- Eigene Zahlen
Zur Historie:
Die vermutlich erste Beschreibung der Erkrankung liegt mehr als 800 Jahre zurück, als der persische Arzt Sayyid Ismail Al-Jujani über Patienten mit einer großen Schilddrüse und hervorgetretenen Augen berichtete.
Man findet diese Beschreibung in dem Thesaurus des Schah von Khwaraz, dem wichtigsten medizinischen Lehrbuch dieser Zeit.
Caleb Hillary Parry beschrieb das klinische Bild des Morbus Basedow 1786. Der erste Arzt, der in Italien die Erkrankung beschrieb, war Giuseppe Flajani 1802. Wenig später folgte eine weitere Beschreibung durch Antonio Giuseppe Testa 1810. Robert James Graves veröffentlichte in Irland 1835 Untersuchungen über die Erkrankung und Carl Adolph von Basedow 1840 in Deutschland.
Carl Adolph von Basedow (1799 -1854)
wurde am 28. März 1799 in Dessau geboren und arbeitete als praktischer Arzt in Merseburg.
Im Jahre 1840 und in erweiterter Form 1848 beschrieb er als erster im deutschen Sprachraum auf Grund von vier eigenen Beobachtungen die später nach ihm benannte Krankheit unter der drastischen Bezeichnung »Glotzaugenkachexie«, ohne dass er zu dieser Zeit die Ursachen der Erkrankung erkennen konnte. Als »Merseburger Trias« wurden die wichtigsten Symptome des Leidens zusammengefasst (schneller Herzschlag, Schilddrüsenvergrößerung, hervorgetretene Augen).
Abb. 1 Carl von Basedow,
geb. 1799, er starb am 11.
April 1854 55jährig als Opfer
seines Berufs an einer
septischen Infektion
Robert James Graves
1797 - 1853
Im englischen Sprachraum ist die endokrine Ophthalmopathie unter dem Namen Grave`s disease nach dem irischen Arzt Robert Graves bekannt, in anderen Ländern werden beide Eigennamen kombiniert (Graves- Basedow disease).
Robert James Graves (1797 -1853)
war einer der Leiter der Dubliner Schule der Diagnostik, welche sich besonders der Beschreibung der Krankheitsbilder ihrer Patienten widmete.
Er war der Sohn eines Geistlichen und studierte in London, Berlin, Göttingen, Hamburg und Kopenhagen. Er arbeitete in seiner Dubliner Praxis, war Chefarzt im dortigen Meath Hospital, wo er Vorlesungen hielt und am Krankenbett lehrte.
Er war wohl der erste Arzt, der die endokrine Orbitopathie (Schilddrüsenvergrößerung bei hervorgetretenen Augäpfeln) mit allen Symptomen beschrieb. 1834 hielt Graves eine Reihe von Vorlesungen, die 1835 veröffentlicht wurden. Er beschreibt darin en detail drei Patienten mit einem verstärkten Herzschlag und einer Schilddrüsenvergrößerung. Einer der Patienten hatte Augensymptome "Die Augäpfel waren sichtbar vergrößert, zu einem solchen Ausmaß, dass die Augenlider sich während des Schlafes und auch sonst nicht schließen konnten. Wenn die Augen geöffnet waren, konnte das Weiße des Auges um die Pupille herum am Rande der Hornhaut gesehen werden."
Ein weiteres zeitgenössisches Zitat:
"Die Basedowsche Krankheit (Glotzaugenkrankheit) ist charakterisiert durch abnorm schnelle Bewegung des Herzens, Anschwellen der Schilddrüse (Kropf) und Hervortreten der Augen aus ihren Höhlen (Glotzauge) und führt ihren Namen nach dem Merseburger Arzt, welcher sie 1840 beschrieb. Über den Zusammenhang der angeführten Symptome ist man nicht klar. Die Hervortreibung des Augapfels ist meist doppelseitig und manchmal so beträchtlich, dass das Auge überhaupt nicht mehr geschlossen werden kann und daher seines natürlichen Schutzes durch die Augenlider beraubt, der Sitz hartnäckiger und gefährlicher Entzündungen wird. Die Basedowsche Krankheit kommt in Gegenden, in denen der Kropf endemisch ist, seltener vor als in solchen, wo er nur vereinzelt beobachtet wird. Ganz überwiegend wird das weibliche Geschlecht von der Krankheit ergriffen, namentlich zur Zeit der Pubertätsentwicklung oder im Wochenbett oder bei Bleichsucht. Nicht selten tritt die Krankheit ganz plötzlich, z.B. nach einem Schreck, nach schwerer Arbeit, ein, und danach scheint das Wesen der Basedowschen Krankheit in einer Störung des sympathischen Nervs zu beruhen, von welchem das Glotzauge, die Schilddrüsenanschwellung und die beschleunigte Herzaktion sich recht wohl würden ableiten lassen. Die Krankheit endet unter Zunahme der Erscheinungen zuweilen sehr schnell unter großer Beängstigung und Gehirnzufällen, meist allmählich unter Verfall der Ernährung und der Kräfte mit dem Tode. Bei frischen Fällen tritt aber auch vollständige Heilung ein, wobei freilich der Kropf nicht immer ganz zurückgebildet wird. Die besten Erfolge sind durch eine kräftigende Diät, Eisenpräparate, Seebäder und dergleichen erzielt worden. In neuster Zeit hat man auch mit Erfolg die operative Entfernung der Schilddrüse angewandt." Meyers Konversationslexikon 5. Auflage 1894
Die endokrine Orbitopathie Morbus Basedow, wie wir sie heute verstehen
Ursache, Beschwerden (Symptome), Alters- und Geschlechtsverteilung
Es handelt sich um eine Schilddrüsenüberfunktion, hervorgerufen durch eine krankhafte Immunreaktion der Abwehrzellen des Blutes.
Die betroffenen sogenannten T- Lymphozyten weisen einen Schaden auf, durch den sie gewisse Anteile des körpereigenen Schilddrüsengewebes fälschlich als fremd ansehen und durch Bildung von Antikörpern bekämpfen. Diese Antikörper (sie heißen zum Beispiel MAK, TAK, TRAK) beeinflussen über Hormonrezeptoren (TSH Rezeptoren) die Schilddrüse zu einer maximalen Schilddrüsenhormonproduktion, aber auch zu einem Wachstum.
Außerdem werden von den defekten T- Lymphozyten weitere Antikörper gebildet, welche die Augenmuskulatur und das Bindgewebe um den Augapfel herum angreifen, so dass eine endokrine Ophthalmopathie mit dem typischen Krankheitsbild der hervortretenden Augäpfel entsteht und zum Schielen und zu bleibenden Sehstörungen führen kann. Weiterhin kann auch das Bindegewebe vor dem Schienbein angegriffen werden, so dass es wie das Gewebe hinter den Augäpfeln anschwillt (prätibiales Myxödem).
Die typischen Beschwerden des erkrankten Menschen werden auch heute noch als "Merseburger Trias" beschrieben, es sind Schilddrüsenvergrößerung, Herzrasen ("Tachykardie" durch erhöhte Schilddrüsenhormonaktivität im Körper) und Exophthalmus (hervortretende Augäpfel durch Bindegewebsvermehrung).
Weitere Beschwerden hängen ebenfalls mit der erhöhten Thyroxin- (Schilddrüsenhormon) Aktivität zusammen, es sind Gewichtsabnahme, Zitttern, Unruhe, Schlaflosigkeit, Durchfälle und Haarausfall.
Frauen sind von der Erkrankung fünfmal häufiger betroffen als Männer, die Erkrankung tritt hauptsächlich zwischen dem 30. und 40. Lebensjahr auf.
Erscheinung und Verlauf
Die Erkrankung tritt in zwei Verlaufsformen auf. Dauert der krankhafte Autoimmundefekt der T-Lymphozyten an und bessert sich nicht durch eine medikamentöse Behandlung, kommt es zu einem anhaltenden Schilddrüsenwachstum unter vermehrter Schilddrüsenhormonproduktion außerhalb des Regelkreises.
Heilt die falsche Immunreaktion spontan oder unter Gabe schilddrüsenhormon-produktionsbremsender Medikamente ab (Thyreostatika, z.B. Carbimazol), kommt es meist nicht zu einer wesentlichen Vergrößerung der Schilddrüse.
Am Beginn der Erkrankung lässt sich leider der Verlauf in die eine oder andere Richtung nicht voraussagen.
Durch Jodaufnahme mit der Nahrung oder über Medikamente zur Diagnostik (Röntgenkontrastmittel) kann eine geringe Schilddrüsenüberfunktion unterschiedlicher Ursachen dramatisch verschlimmert werden. Tritt eine sogenannte thyreotoxische Krise durch eine Vergiftung mit zuviel produziertem Schilddrüsenhormon auf (etwa auch im Rahmen einer sogenannten "malignen endokrinen Ophthalmopathie", welche einer völlig aus dem Gleichgewicht geratenen Basedow- Erkrankung entspricht), so kommt es zu einer lebensgefährlichen Herz- Kreislaufentgleisung. Eine Notfalloperation mit kompletter Schilddrüsenentfernung (Thyreoidektomie) ist erforderlich.
Diagnostik
Man kann die Basedow Krankheit laborchemisch durch die Bestimmung der Antikörper im Blut erkennen und von einer nicht autoimmunbedingten Schilddrüsenüberfunktion abgrenzen.
Der Wert des Thyreotropinrezeptorantikörpers (TRAK) im Blut ist bei 90 % der Basedow Patienten erhöht und damit ein spezifischer Test für die Basedow- Erkrankung.
Die mikrosomalen Antikörper (MAK) und die Thyreoglobulin Antikörper (TAK) sind ebenfalls fast immer nachweisbar, wenn eine Autoimmunerkrankung der Schilddrüse vorliegt. Je höher die Werte sind, desto sicherer kann man von einer solchen Krankheit ausgehen.
Allerdings sind die Werte von MAK und TAK auch erhöht bei der ebenfalls autoimmunen Hashimoto Thyreoiditis (Schilddrüsenentzündung), welche im Verlauf zu einem Verlust der Schilddrüsenfunktion und einem Abfall des Schilddrüsenhormons im Blut führt.
Bei der körperlichen Untersuchung fällt die extreme Steigerung der Durchblutung der erkrankten Schilddrüse auf. Man fühlt mit den Fingerspitzen über der Schilddrüse ein Pochen und Schwirren, welches man auch mit dem Stethoskop hören kann. Sonographisch lässt sich die Durchblutung auf dem Bildschirm farbig darstellen, es zeigen sich bei einer Basedow- Struma oft mehr Blutgefäße als Schilddrüsengewebe.
Abb. 3: Basedow Struma im Sonogramm mit zahlreichen quergeschnittenen Blutgefäßen, die als schwarze Flecken erscheinen.
Abb. 4: Im Farbduplexsonogramm sieht man die Blutgefäße rot und blau angefärbt
Abb. 5: Die gleiche Situation in der dreidimensionalen Darstellung (die Halsschlagader erscheint als gelber Schlauch)
Behandlungskonzepte
Die Behandlung der Basedowkrankheit wird zunächst immer medikamentös mit Thyreostatika (schilddrüsenhormonproduktionsbremsende Medikamente, z.B. Carbimazol) durchgeführt, insbesondere wenn die Schilddrüsenvergrößerung nicht sehr ausgeprägt ist und die Patienten sich im jugendlichen oder höheren Alter befinden und keine Knoten des Schilddrüsengewebes vorliegen.
Später wird man dann sehen, ob die medikamentöse Behandlung anspricht oder nicht (zu welcher der beiden oben genannten Verlaufsformen die Erkrankung sich entwickelt). Man weiß, dass es in 40 % bis 70 % der Fälle zu einem erneuten Anstieg der Schilddrüsenwerte nach einem Jahr Behandlung mit Carbimazol kommt.
Ist die Schilddrüsenüberfunktion unter der Medikation nicht rückläufig oder wächst die Schilddrüse weiter, sollte operiert werden. Aber auch ein Kinderwunsch wäre ein guter Operationsgrund, da man Thyreostatika während einer Schwangerschaft nicht einnehmen darf. Manchen Patienten ist auch der Gedanke einer ständigen Einnahme von Thyreostatika so unangenehm, dass sie eine operative Behandlung vorziehen. Allerdings ist nach der Operation eine lebenslange Einnahme von Schilddrüsenhormontabletten erforderlich, hier sind jedoch durch die Thyroxin- Tabletten kaum Nebenwirkungen zu erwarten.
Eine mögliche Alternative zur Operation wäre eine Radiojodtherapie, das ist eine innere Bestrahlung der Schilddrüse durch kurzfristige Gabe von radioaktivem Jod.
Der Therapieerfolg tritt gelegentlich erst mit einiger zeitlicher Verzögerung von bis zu sechs Monaten ein.
Ist es zu einer Augenerkrankung gekommen, so sind bei deutlichem Hervortreten der Augäpfel zusätzliche operative Maßnahmen durch besonders spezialisierte Operateure (meist plastische Chirurgen) erforderlich, um das überschüssige Weichteilgewebe hinter und neben dem Augapfel zu entfernen, um so einer Sehschädigung vorzubeugen und wieder ein gutes kosmetisch Ergebnis zu erhalten.
In einem zweiten Eingriff ist dann gelegentlich eine Lidkorrektur nötig.
Auch hier gibt es als Behandlungsalternative eine Bestrahlung des Raumes hinter dem Augapfel.
Untersuchungen vor der Operation
Ultraschalldiagnostik konventionell
Die Ultraschalldiagnostik ("Sonographie") ist die wichtigste Untersuchung bei allen Schilddrüsenerkrankungen, sie kann von allen Ärzten durchgeführt werden, die ein Ultraschallgerät besitzen und entsprechende Untersuchungserfahrung haben.
Vor einer geplanten Operation kann auf diese Untersuchung nicht verzichtet werden.
Sie gibt Auskunft über die Gewebestruktur der Schilddrüse, ob das Gewebe die Schallwellen (mehr oder weniger, gleichmäßig oder ungleichmäßig) aufnimmt, passieren lässt oder reflektiert. Es lassen sich Knoten mit unterschiedlichem Gewebsmuster, Verkalkungen oder Zysten unterscheiden. Weiterhin kann man neben der Schilddrüse Lymphdrüsenveränderungen oder Nebenschilddrüsenvergrößerungen erkennen.
Sonographisch wird die Ausdehnung (Länge, Breite und Höhe in cm gemessen) und das Volumen der Schilddrüse (in ml gemessen) bestimmt.
Die klassische Volumenbestimmung errechnet ein angenähertes Volumen aus den Größen Länge mal Breite mal Höhe. Hierbei ist der gemessene Unterschied zwischen errechnetem und tatsächlichen Volumen um so größer, je unregelmäßiger die Schilddrüse geformt ist. Die Messung wird um so genauer, je mehr sich die Schilddrüsenform einem regelmäßigen Körper (Kugel / Ellipse) annähert.
Abb. 6:
Schilddrüsensonographie:
Näherungsweise Errechnung des Volumens eines rechtsseitigen Schilddrüsenrestes
Durch Messung von Länge, Breite und Höhe eines unregelmäßigen Körpers
7,9 mm x 7,0 mm x 15,4 mm = 0,446 ml
Abb. 7:
Schiddrüsensonographie / Duplex Blutgefäßdarstellung:
Die Restschilddrüse liegt zwischen der Halsschlagader und der Luftröhre.
Der Rest selbst ist nicht mehr vermehrt durchblutet.
Ultraschalldiagnostik dreidimensional
In den letzen Jahren wurden Ultraschallgeräte entwickelt, die nicht nur Schnittebenen des untersuchten Gewebes, sondern ganze Gewebeblöcke dreidimensional abbilden können. Unterscheiden sich die Gewebestrukturen im Inneren dieser abgebildeten Blöcke in ihrem Verhalten zum Ultraschall, so kann man in diesen Volumenblöcken Körper abgrenzen, auf dem Bildschirm dreidimensional abbilden und von verschiedenen Blickwinkeln aus betrachten, so wie man es aus Architekturcomputerprogrammen (CAD) oder Computerspielen kennt, in denen man virtuelle Räume oder Landschaften betreten und sich in ihnen bewegen kann.
Ein recht genaues dreidimensionales Volumenberechnungsverfahren erlaubt es nun, virtuell diese Volumenkörper in feine Scheiben zu schneiden und die Flächen der einzelnen Scheiben zu bestimmen. Setzt man nun alle diese Scheiben nach einer bestimmten Formel wieder zusammen, erhält man einen Volumenwert dieses Körpers, der relativ genau der Realität entspricht und der um so genauer ist, in je mehr Scheiben man den Körper "geschnitten" hat. Hierbei ist es nicht wichtig, dass der Körper regelmäßig wie eine Kugel oder Ellypse gebaut ist, auch unregelmäßige Strukturen können sehr gut durch die zahlreichen einzelnen Schnitte zusammengesetzt werden.
Schilddrüsensonographie dreidimensionale Volumetrie;
Abb. 8:
im 1. Schritt wird der interessierende Volumenblock markiert
Abb. 9:
hier wird im grünen Rahmen die erste Ebene angezeigt, in welche später die einzelnen Schnitte gelegt werden
Abb. 10:
genausogut könnte man die Schnittebene zwei verwenden
Abb. 11:
auch in dieser dritten Schnittebene könnte man die Scheiben schneiden, aus denen dann das Volumen des Körpers zusammengesetzt wird
Abb. 12:
der interessierende Bereich in Ebene 1 wird in insgesamt 30 Schnitte zerlegt, mit dem Mauszeiger wird der Rand des sich abgrenzenden Schilddrüsenrestes auf jedem einzelnen Schnitt umfahren (rote Linie)
Abb. 13:
wenn alle 30 Schnitte manuell abgearbeitet sind, errechnet das Volumetrieprogramm das Volumen des Schilddrüsenrestes
Dieser verbliebene Schilddrüsenrest kann anschließend von allen Seiten betrachtet werden.
Szintigraphie
Ein radioaktives Technetiumpräparat wir intravenös verabreicht, es konzentriert sich um so mehr im Schilddrüsengewebe, je mehr Hormon dort produziert wird, dieses kann mit Hilfe einer Spezialkamera abgebildet werden.
Es lassen sich mehr oder weniger oder nicht aktive Areale und Knoten abbilden, je nach Menge des gespeicherten Technetiums wird das Bild an entsprechender Stelle heller oder dunkler.

Abb. 14
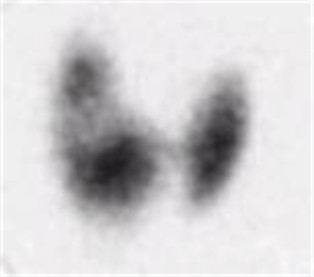
Abb. 15
Kalter Knoten und vermehrte speichernde Areale (Knoten) der Schilddrüse im szintigraphischen Bild
Bei der Suppressionsszintigraphie wird die Untersuchung unter Thyroxintherapie durchgeführt, dann stellt sich szintigraphisch das normale Schilddrüsengewebe nicht mehr dar, da dessen hormonbildende Funktion supprimiert ist und es so kein Technetium aufnimmt. Alles autonome Gewebe, welches nicht supprimierbar ist, bildet weiter ungebremst Schilddrüsenhormon, nimmt demnach Technetium auf und wird als dunkler Fleck abgebildet.
Laryngoskopie
Die Spiegelung des Kehlkopfes wird zur Überprüfung der Stimmbandfunktion vor der Operation empfohlen. Besonders wichtig ist diese Untersuchung bei Operationen mit erhöhtem Verletzungsrisiko des Kehlkopfnervens, also bei Rezidiveingriffen (bei bereits früher operierter Schilddrüse), oder wenn eine totale oder weitgehend totale Schilddrüsenentfernung, etwa bei Krebsoperationen, geplant ist. Gelegentlich kommen auch Lähmungen des Stimmbandnerven vor, ohne dass eine Heiserkeit aufgetreten sein muss. In diesem Fall ist es besonders wichtig, dass eine eventuelle Nervenschädigung vor der Operation bekannt ist.
Röntgen Thorax
Die Röntgenuntersuchung des Brustkorbes in zwei Ebenen zeigt eventuelle größere Schilddrüsenanteile hinter dem Brustbein oder im Brustraum. Bei großen Knotenstrumen werden zusätzliche Zielaufnahmen angefertigt, die eine Verdrängung oder Einengung der Luftröhre darstellen können.
Kernspintomographie oder Computertomographie
Diese Untersuchungen werden veranlasst, wenn bei ausgeprägten Schilddrüsenvergrößerungen Anteile des Organs im Brustkorb oder hinter dem Brustbein vermutet werden, um deren Lage und Ausmaß genauer zu erfassen.
Operation
Produziert die Schilddrüse auf Dauer zuviel Schilddrüsenhormon (ist sie "autonom" und reagiert nicht auf die hormonelle Kontrolle des Körpers), so wird man zunächst mit Tabletten behandeln (Thyreostatika). Oft erreicht man einen dauernden Heilerfolg aber nur durch eine Therapie, die das kranke Schilddrüsengewebe weitgehend entfernt, also eine Radiojodtherapie oder eine Operation.
Die Therapieempfehlung zur Operation oder zur Radiojodtherapie wird in erster Linie vom Ausmaß der Schilddrüsenerkrankung insgesamt bestimmt.
Dieses Konzept trifft sowohl für die hormonproduzierenden Knoten, eine allgemeine Autonomie des Schilddrüsengewebes, aber auch für die immunbedingte Schilddrüsenüberfunktion vom Typ Basedow zu.
Vor einer Operation sollte diagnostisch die Ursache der Schilddrüsenüberfunktion abgeklärt sein, Mischformen sind selten.
Bei der Schildrüsenautonomie unterschiedlicher Lokalisation (multifokal) ist keine Spontanheilung zu erwarten, man wird relativ früh operieren.
Bei einem isolierten autonomen Bezirk mit weiteren Knoten, die kein Schilddrüsenhormon produzieren, wird man ebenfalls früh zur Operation raten.
Eher zu einer Radiojodtherapie raten wird man bei einer autonomen Rezidivstruma, das heißt, wenn nach einer Schilddrüsenoperation erneut eine Schilddrüsenvergrößerung mit erhöhten Hormonwerten aufgetreten ist und wenn es keine weiteren Hinweise für eine eventuell bösartige Entwicklung oder Einengungen durch das verdrängend wachsende Gewebe gibt. Durch die Narbenbildungen im Gewebe nach der Voroperation ist das Risiko, bei der Nachoperationperation etwa durch Verletzung des Stimmbandnerven eine bleibende Heiserkeit zu verursachen, erhöht. Dieses Risiko besteht bei einer Radiojodtherapie weniger.
Zu Beginn der Basedow- Erkrankung besteht eine gute Chance für eine Spontanheilung. Sollte aber unter der anfänglichen medikamentösen Therapie die Erkrankung fortschreiten, wird man wahrscheinlich im Rahmen einer Abklärung durch mehrere Fachdisziplinen (meist sind Internisten, Endokrinologen, Nuklearmediziner und Chirugen beteiligt) zu einer Radiojodtherapie oder Operation raten. Generelle Vorteile der Operation sind neben dem schnellen Wirkungseintritt der Therapie die sichere und dauerhafte Beseitigung der Überfunktion und der vergrößerten Schilddrüse. Als Nachteil der Operation sind die möglichen operativ bedingten Komplikationen wie Nervenverletzung und Heiserkeit sowie dauernde Verminderung des Kalziumspiegels im Blut durch Schädigung der Nebenschilddrüsen zu berücksichtigen
Bei der Basedow- Erkrankung ist durch die Fehlfunktion der Abwehrzellen und deren Antikörperbildung das Schilddrüsengewebe geschädigt, ohne dass gesundes Gewebe verblieben ist.
Deswegen gehört hier zu einer auf Dauer erfolgversprechenden Operation die nahezu vollständige ("nearly total") Entfernung des Schilddrüsengewebes, insgesamt sollte die verbleibende Restmenge 5 ml an Schilddrüsenvolumen nicht überschreiten.
Eine Basedow- Schilddrüsenoperation ist wegen der vermehrten Durchblutung des Organs und des Operationszieles einer weitgehenden Organentfernung unter Schonung der Nebenschilddrüsen und der Nervenversorgung der Stimmbänder eine anspruchsvolle Operation, die den erfahrenen Operateuren einer Klinik vorbehalten bleibt.
Vor der Operation sollte möglichst durch Medikamente ein normaler Spiegel der Schilddrüsenhormone im Blut erreicht werden. Hier gibt es unterschiedliche Therapieansätze, je nach medikamentöser Ansprechbarkeit der Überfunktion.
Bei sehr therapieresistenten Formen der Überfunktion oder wenn die übliche Medikation nicht vertragen wird, ist eine sogenannte Plummerung unter stationären Bedingungen möglich. Es wird ein hochdosiertes Jodsalz in Tropfenform eingegeben, beim Morbus Basedow verkleinert sich das Schilddrüsenvolumen innerhalb weniger Tage durch Verminderung der Schilddrüsendurchblutung. Die Operation muss dann innerhalb von 10 Tagen erfolgen. Bei nur leichter Erhöhung der Schilddrüsenhormonwerte im Blut ist eine thyreostatische Behandlung nicht erforderlich, hier reicht meist ein Medikament, welches den raschen Herzschlag etwas herabsetzt (sogenannte Betablocker).
Bei Notfällen (thyreotoxischen Krise), bei denen ein Kreislaufzusammenbruch unter entgleisten oft maximal erhöhten Schilddrüsenhormonwerten droht, müssen Internisten / Endokrinologen / Nuklearmediziner / Anästhesisten und Chirurgen gemeinsam entscheiden, ob eine Notfalloperation trotz der erhöhten Werte unter intensivmedizinischen Bedingungen sofort durchgeführt wird.
Eigene Zahlen
Operationen an endokrinen Drüsen in der Chirurgischen Klinik Krankenhaus Holweide
| 1999 |
2000 |
2001 |
2002 |
2003 |
| 396 |
429 |
497 |
529 |
541 |
Wir haben alle 95 Patienten, die im Zeitraum von November 1994 bis März 2001 mit der Diagnose Morbus Basedow operiert wurden, angeschrieben, 41 Patienten davon kamen zur Nachuntersuchung.
Es waren 34 Frauen und 7 Männer.
Altersverteilung Männer
| 10-19 Jahre |
0 |
| 20-29 Jahre |
1 |
| 30-39 Jahre |
0 |
| 40-49 Jahre |
2 |
| 50-59 Jahre |
3 |
| 60-69 Jahre |
1 |
Altersverteilung Frauen
| 10 - 19 Jahre |
2 |
| 20 - 29 Jahre |
7 |
| 30 - 39 Jahre |
14 |
| 40 - 49 Jahre |
6 |
| 50 - 59 Jahre |
4 |
| 60 - 69 Jahre |
1 |
Die 41 nachuntersuchten Patienten wurden operiert von November 1994 bis März 2001, und zwar in den Jahren:
| 1994 |
1 |
| 1995 |
3 |
| 1996 |
4 |
| 1997 |
6 |
| 1998 |
5 |
| 1999 |
7 |
| 2000 |
12 |
| 2001 |
3 |
Gewicht pro Seite 6 g – 101 g
Gesamtgewichtverteilung Resektat:
| 10 -19 |
1 |
| 20 - 29 |
5 |
| 30 - 39 |
12 |
| 40 - 49 |
9 |
| 50 - 59 |
1 |
| 60 - 69 |
1 |
| 70 - 79 |
1 |
| 80 - 89 |
1 |
| 130 - 139 |
1 |
| 190 - 199 |
1 |
Nachuntersuchung nach
| 14 Monaten bis ein Jahr postoperativ |
8 |
| 15 Monaten bis zwei Jahre postoperativ |
7 |
| 34 Monaten bis 45 Monate postoperativ |
9 |
| 48 Monaten bis 58 Monate postoperativ |
5 |
| 64 Monaten bis 71 Monate postoperativ |
5 |
| 72 Monaten bis 82 Monate postoperativ |
2 |
| 95 Monaten postoperativ |
1 |
Zur Krankengeschichte zu sagen ist
Dauer der Beschwerden vor der Operation
11 Patienten bis 1 Jahr
7 Patienten 1 – 2 Jahre
7 Patenten 2 – 3 Jahre
4 Patienten 3 – 4 Jahre
3 Patienten 5 Jahre
1 Patient 6 Jahre
1 Patient 7 Jahre
1 Patient 8 Jahre
1 Patient 11 Jahre
Radiojod
3 Patienten wurden vor der Operation mit Radiojod behandelt.
1 Patient mit einem Schilddrüsenkarzinom wurde mit Radiojod und einer weiteren Operation (sekundäre Thyreoidektomie) behandelt.
Endokrine Ophthalmopathie
10 Patienten berichteten über eine endokrine Ophthalmopathie, einer davon in einem frühen Stadium, einmal bestand neben der endokrinen Ophthalmopathie zusätzlich ein grauer Star (Linsentrübung).
Zwei Patient/innen wurden an der endokrinen Ophthalmopathie operiert, eine davon drei Mal mit Fettabsaugung, Oberlidkorrektur, Knorpelplastik Unterlid una anschließendem Wiederausbau des Knorpels (Transplantatexstirpation), bei einem Patienten wurde eine spontane Rückbildung des Hervortretens der Augäpfel berichtet.
Weitere Basedow- Symptomatik vor der Operation
39 Patient/innen zeigten eine typische hyperthyreote Symptomatik, eine davon war Carbimazolresistent, eine Erkrankung wurde trotz typischer Symptomatik drei Jahre lang nicht als solche erkannt, eine Patientin zeigte außer Vorhofflimmern keine Symptomatik, eine Patientin war symptomlos, eine Patientin gab Kinderwunsch als Operationsindikation an da die Basedow Medikation (Carbimazol, Favistan) in der Schwangerschaft nicht eingenommen werden darf.
Medikamentöse Behandlung vor der Operation
Zwei Patient/innen bekamen Favistan, eine davon 7 Jahre lang, 33 Carbamizol, eine pausierte während der Schwangerschaft, einige bekamen zusätzlich Beta Blocker, eine wurde ausschließlich mit Jodtabletten behandelt (!!).
Besondere Befunde
Während der Operation vermerkt wurde zweimal eine starke Blutung, einmal ein Karzinom, einmal wurde unter Plummerung (s.o.) operiert, einmal unter manifester Hyperthyreose.
Postoperative Komplikatinen
An Komplikationen nach der Operation registrierten wir eine Nachblutung im Unterhautbereich, eine Wudheilungsstörung, eine Nachoperation wegen einer Blutung und einmal eine gleichzeitige Nebenschilddrüsenentferung.
Zweimal gaben Patienten an, postoperativ in einer tieferen Stimmlage als zuvor gewohnt zu sprechen, sonst wurden keine Besonderheiten angegeben.
An weiterer postoperativer Symptomatik geschildert wurde zweimal Tetanie als Ausdruck einer anhaltenden Nebenschilddrüsenfunktionsstörung, welches eine Dauermedikation mit Kalzium Brausetabletten erforderte.
Einmal wurden kurzfristige Kribbelgefühle als Zeichen einer vorübergehenden Nebenschilddrüsenfunktionsstörung berichtet, einmal eine schlecht einstellbare Schilddrüsenstoffwechsellage, weswegen in kurzen Abständen die Dosis des Schilddrüsenhormones angepasst werden musste.
Einmal bestand eine anhaltende Schildrüsenüberfunktion nach der Operation, eine Behandlung mit einer niedrigen Carbamizol Dosis war nötig.
Postoperative Medikation:
| 100 µg Thyroxin |
|
bekamen 10 Patienten |
| 125 µg |
|
bekamen 09 Patienten |
| 150 µg |
|
bekamen 11 Patienten |
| 200 µg |
|
bekam 1 Patient |
| 250 µg |
|
bekam 1 Patient |
| 300 µg |
|
bekam 1 Patient |
75 µg und 100 µg Thyroxin
im Wechsel |
|
bekam 1 Patient |
| 125 µg Thyroxin, |
und 1 g Calcium |
bekam 1 Patient |
| 150 bis 175 µg Thyroxin |
|
bekam 1 Patient |
| 150 µg Thyroxin |
und 2 x 1 g Calcium |
bekam 1 Patient |
| 50 µg - 100 µg Thyroxin |
|
bekam 1 Patient |
| 5 mg Carbimazol |
|
bekam 1 Patient |
| keine Angaben |
|
bei zwei Patienten |
Volumenmessungen
Die dreidimensional sonographische Vocal Volumetrie ergibt erwartungsgemäß jeweils deutlich größere Werte, als das konventionell Vergleichsverfahren.
Man kann den Messunterschied zeigen, indem man
die jeweiligen Quotienten aus ml (VOCAL) / ml (aus Länge, Breite Höhe)
betrachtet.
In bis 50 % der Messungen werden in der Vocal Methode doppelt so hohe Werte gemessen, in der restlichen Hälfte drei bis vierfach höhere Werte als in der konventionellen drei Strecken Methode.
Auch in der Vocal Volumetrie, welche mit den im Vergleich zur konventionellen Messmethode hohen Werten wohl dem wirklichen Volumen weitgehend entspricht, liegen die überwiegende Mehrzahl unserer Resektionsergebnisse unter 1 ml pro Seite (rechts 29 Resektate unter 1 ml zu 10 Resektaten über 1 ml, links 29 Resektate unter 1 ml zu 12 Resektaten über 1 ml)
Zu den beiden Untersuchungsverfahren der Restvolumenbestimmung lässt sich zeigen, dass das dreidimensionale Verfahren durchgängig höhere Werte ergibt, welche den tatsächlich belassenen Schilddrüsenresten wohl weit genauer entsprechen, als dies in dem konventionellen näherungsweisen drei Strecken Verfahren zu ermitteln ist.
Als praktischen Schluss kann man hier etwa bei einer notwendigen Restvolumenbestimmung vor einer geplanten Radiojodtherapie nach Schilddrüsentumoroperation ein Verfahren anbieten, welches einer Kernspintomographischen Volumetrie in der Realitätsentsprechung kaum nachstehen dürfte.
Die weiteren bei uns erhobenen Zahlen zum Auftreten und der Eigenarten des Krankheitsbildes entsprechen den eingangs erwähnten Charakteristika der Erkrankung.
Fazit:
Wir können für unsere untersuchten Patienten sagen, dass alle Operationen dem Kriterium der "weitgehenden Resektion bis auf einen kleinen Rest" entsprachen, wobei die geforderten Mindestwerte deutlich unterschritten wurden und die gefürchtete Komplikation einer vorübergehenden oder andauernden postoperativen Heiserkeit nicht aufgetreten war.
Internetquellen
http://www.morbusbasedow.de
http://www.uniklinik-duesseldorf.de
http://www.klinikum-merseburg.de
http://www.mrcophth.com
http://www.whonamedit.com (Biographien des RJ Graves)
Literatur
1. Dralle H. Schilddrüse, In: Chirurgische Therapie, Hrsg. R. Pichlmayr, D. Löhlein, Springer Verlag, Berlin, 1 - 52, 1991
2. Hales MS, Hsu FSF. Needle tract implantation of papillary carcinoma of the thyroid following aspiration biopsy, Acta Cytol 34, 801 - 804, 1990
3. Röher DH. Schilddrüse, In: Endokrine Chirurgie, Hrsg. H. D. Röher, Georg Thieme Verlag, Stuttgart, 1 - 35, 1987
4. Schmid KW. Knoten in der Schilddrüse. Differentialdiagnostische Leitlinien. Pathologe 18, 301 - 312, 1997 5. Stelzner F. Die chirurgische Anatomie der Grenzlamellen der Schilddrüse und die Nervi laryngei. Langenbecks ARch Chir 373, 355 - 366, 1988
6. Saller B (Zusammenstellung), Esser I, Horn K, Jockenhövel F, Klett M, Köbberling J, Moll C, v. z. Mühlen A, Raue F, Schober O, Schürmeyer Th, Schuppert F, Mann K. Diagnostik und Therapie von Schilddrüsenkrankheiten. Empfehlung zur Qualitätssicherung, Teil I - Diagnostik von Schilddrüsenkrankheiten, Der Internist 38, 177 - 185, 1997
7. Schuppert F (Zusammenstellung), Brabant G, Dralle H, Grüters A, Hehrmann R, Hintze G, Hüfner M, Kahaly G, Mann K, Schicha H, Schumm-Draeger P.M., v. z. Mühlen A. Diagnostik und Therapie von Schilddrüsenkrankheiten. Empfehlung zur Qualitätssicherung, Teil II - Therapie von Schilddrüsenkrankheiten, Der Internist 48, 272 - 280, 1997
8. Gemsenjäger E. Zur Strumachirurgie von Kocher bis heute, Schw. med. Wschr. 123, 207 - 213, 1993
9. Grundlagen der Chirurgie G 80, Beilage zu: Mitteilungen der Dt. Ges. f. Chirurgie, 27. Jg., Nr. 3, Stuttgart, Juli 1998, Leitlinie zur Therapie der benignen Struma